Увеличение лимфатических узлов у детей
Содержание:
- Причины увеличения селезёнки у собак
- Показания к резекции тонкой кишки
- Причины заболевания
- Стадии
- Лечение
- Функции и принципы работы органа
- О заболевании
- Общие тревожные признаки
- Подготовка
- Виды хирургического доступа при резекции кишки
- Цены
- Стоимость проведения спленэктомии
- Методики лечения
- Лимфома легких — это рак?
- Причины новообразований селезенки
- Показания
- Симптомы постхолецистэктомического синдрома
- Заболевания желчных и печеночных протоков и их проявления
- Причины
Причины увеличения селезёнки у собак
Точные причины изменения размеров селезёнки у собак определить очень сложно, тем более что многие случаи её увеличения не похожи друг на друга. Доброкачественные опухоли обычно оказываются результатом активной деятельности органа или его недостаточного насыщения кровью.
Опасность заключается в том, что со временем опухоль может перейти в рак, который является результатом быстрого деления и мутации клеток. Несмотря на то, что это происходит далеко не всегда, вероятность перехода доброкачественного новообразования в злокачественное исключать нельзя. Особенно это касается случаев постоянного воздействия внешних неблагоприятных факторов, вроде низкокачественного и нерегулярного питания или генетической предрасположенности собаки.
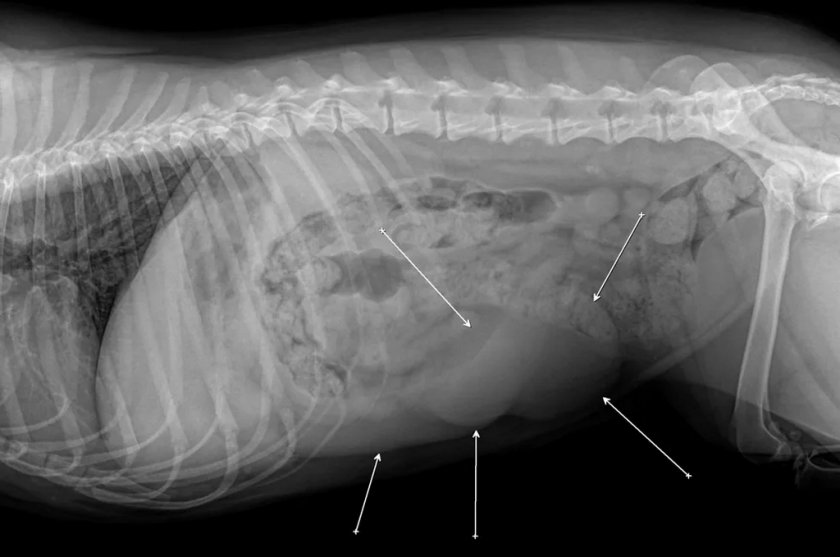
Иногда увеличивать селезёнку могут химические вещества, радионуклиды и гормональные препараты, используемые в борьбе с другими недугами. Клетки, подвергшиеся мутациям, затрудняют нормальный процесс регенерации и отмирания других, здоровых клеток.
Сложно сказать, какие именно породы больше предрасположены к развитию опухолей в селезёнке, но, согласно наблюдениям ветеринаров, короткошёрстые питомцы страдают от них чаще, чему сложно найти научное объяснение. Новообразования могут носить как первичный характер, так и происходить из других органов и их тканей. Точное происхождение удаётся установить после тщательной диагностики состояния собаки или даже после извлечения опухоли и её дальнейшего изучения (биопсии).
Важно! Иногда даже биопсия может не дать точного ответа о происхождении и опасности новообразования — в таких случаях питомцу проводят операцию по удалению селезёнки и последующее её гистопатологическое исследование.
Показания к резекции тонкой кишки
В экстренной хирургии показаниями к резекции тонкой кишки являются следующие состояния:
- Массивное ранение кишки и брыжейки. В случаях, когда простое ушивание раны невозможно технически и ненадежно, производится экономная резекция поврежденного участка с восстановлением непрерывности с помощью кишечного шва.
- Мезентериальный тромбоз — тяжелейшая ситуация, связанная с тромбозом питающих кишку мезентериальных (брыжеечных) сосудов. При этом происходит некроз значительной части кишечной трубки, кровоснабжение которой обеспечивалось бассейном «блокированных» брыжеечных сосудов. В данной ситуации очень трудно определить границу демаркации между уже «умершим» участком кишки и оставшейся ее живой частью, кровоснабжение которой осталось сохранным. Резекция производится в экстренных условиях у неподготовленных больных, чаще всего пожилого и старческого возраста, отягощенных сопутствующими заболеваниями. Хирургам приходится выполнять расширенную резекцию тонкой кишки предположительно в пределах сохранных участков кишки. В оснащенных клиниках операция дополняется вмешательством на сосудах с целью извлечения тромба и попытками восстановления кровоснабжения ишемизированных участков. Все зависит от массивности поражения и стадии процесса. Эти факторы обеспечивают исход операции. Если анастомоз накладывается между жизнеспособными концами кишки, а прогрессирование тромбоза удается остановить, есть надежда, что анастомоз будет состоятельным. Таким образом, у врача есть шанс победить болезнь, а у больного — шанс выжить.
- Ущемленная грыжа брюшной стенки с некрозом петли ущемленной кишки. Ущемленная в грыжевых воротах петля тонкой кишки страдает не только от ущемления ее стенки, но и от прекращения кровоснабжения в результате сжатия питающих петлю сосудов. Если в течение 2-3 часов не разрешить ситуацию, происходит некроз кишки. Приводящий отдел кишки страдает больше, чем отводящий. Как правило просвет его расширен, атоничен, микроциркуляция нарушена. В этом случае производится расширенная резекция тонкой кишки. Приводящий участок пересекается на расстоянии не менее 40 см от места ущемления, отводящий участок — на расстоянии 15 см. Учитывая разный диаметр приводящего и отводящего отделов, рационально восстанавливать проходимость кишки анастомозом «бок в бок».
- Болезнь Крона — хроническое воспалительное заболевание кишки, имеющее аутоимунную природу. При обострении заболевания и появлении клиники острого живота больные подвергаются неотложному хирургическому вмешательству. Объем вмешательства включает экономную резекцию пораженного участка кишки с наложением анастомоза.
- Заворот кишки случается чаще у детей и больных старческого возраста. Предрасполагающим фактором является анатомические особенности: удлинение кишки и ее брыжейки. Возникающая излишняя подвижность петель может привести к перекручиванию участка кишки вокруг оси с образованием заворота. В случае нарушения кровоснабжения возникает некроз вовлеченной в процесс петли кишки. В таком случае требуется резекция кишки в пределах здоровых тканей.
- Воспаление дивертикула Меккеля. Дивертикул Меккеля – редкая патология подвздошной кишки, встречается у 3% населения. Это остаточная часть пупочно-брыжеечного протока, выглядит как мешковидное выпячивание на расстоянии 60-80 см от слепой кишки. При воспалении дивертикула возникает клиника острого живота, похожая на клинику острого аппендицита. На операции при установленном диагнозе хирург выполняет секторальную резекцию киши. При этом удаляется сектор кишки с очагом поражения без полного ее пересечения. Далее дефект кишки ушивается.
В плановом порядке резекция кишки бывает показана при наличии новообразований тонкой кишки.
Доброкачественные образования в зависимости от размера могут быть удалены либо с использованием секторальной, либо экономной резекции с соответствующим восстановлении проходимости. При злокачественных новообразованиях производится расширенная резекция с клиновидной резекцией брыжейки и удалением проходящего в ней артериально-лимфатического комплекса, связанного с пораженным участком кишки.
Причины заболевания
Рак вызывает клеточная мутация, происходящая на уровне ДНК. Согласно «теории одной клетки», в одной из клеток происходят изменения, во время которых она уже не справляется со своими функциями. Подвергшиеся мутации клетки замещают и вытесняют здоровые, формируются в опухоли. Новообразования сдавливают прилегающие ткани, разрастаются и дают обширные метастазы.
Причины, вызывающие рак, на сегодняшний день не выявлены. Предположительно онкологию вызывают следующие факторы:
- Проявления окружающей среды и экологии. Собаки чувствительны к внешним факторам и условиям проживания. На шерсти скапливаются частички бытовой химии, пыль, грязь, которые, попадая в организм, могут способствовать развитию онкологии. В зоне риска и собаки, проживающие в семье курящих и вблизи опасных производств.
- Питание. Некачественные корма, несбалансированный рацион — одни из самых распространенных причин возникновения злокачественных опухолей.
- Образ жизни. Малоподвижные животные более подвержены онкологии, чем активные.
- Наследственность. Если в роду у собаки имелись предки с раковыми опухолями, то вероятность, что у нее самой диагностирую рак, очень высока.
В группу риска входят животные старше 10 лет, но это не значит, что молодые собаки застрахованы от этой страшной патологии.
Стадии
Классифицируют 4 стадии цирроза, 3-я и 4-я из которых, как правило, отягощены асцитом:
- Стадия компенсации. Ткань органа подверглась изменению, фиброз локализуется преимущественно по периферии, портальная гипертензия и асцит отсутствуют.
- Стадия субкомпенсации. Фиброз распространяется от периферии к центру печени, развивается портальная гипертензия. Асцит пока незначителен, начинают проявляться симптомы заболевания.
- Стадия декомпенсации. Количество фиброза увеличивается и достигает от половины до двух третей объема печени. Асцит стремительно прогрессирует.
- Стадия терминальная. Добавляются новые симптомы, прогноз для выживаемости очень низкий, состояние больного тяжёлое, асцит чрезмерный.
Лечение
Онкологическое заболевание селезенки на ранней стадии обычно удается вылечить с помощью курсовой химиотерапии. Препараты вводятся внутривенно или принимаются перорально. В частности, хорошие результаты показывает применение Ритуксимаба.
Лучевая терапия может быть применена в качестве самостоятельного или вспомогательного метода лечения. Облучение злокачественных клеток выполняется наружным или внутренним способом.
На поздней стадии заболевания принимается решение об удалении селезенки. Как правило, операция выполняется лапароскопическим методом. Через прокол в брюшную полость вводится видеокамера (лапароскоп). Через дополнительные проколы вводятся хирургические инструменты. Изображение с видеокамеры передается на монитор, наблюдая который, хирург международной клиники Медика24 контролирует свои действия.
После удаления органа он отправляется для гистологического исследования. Обычно операция занимает не больше 1 часа. Для ее проведения пациент госпитализируется в стационар международной клиники Медика24, после чего проводятся стандартные дооперационные обследования, включая ЭКГ (по показаниям ЭХО-КГ), флюорографию, анализы.
Операции по удалению селезенки, как правило, хорошо переносятся и не дают осложнений. Они выполняются в операционной международной клиники Медика24, оснащенной по самым современным стандартам, опытными, высококвалифицированными хирургами. Это служит залогом лучших результатов и оптимального прогноза.
В течение 3 дней пациент находится под врачебным наблюдением, после этого, при удовлетворительном состоянии, может быть выписан из стационара.
Если в ходе диагностики были обнаружены отдаленные метастазы, хирургическое лечение представляет более сложную задачу и требует больших объемов вмешательства.
Для минимизации риска рецидива заболевания, уничтожения возможно оставшихся раковых клеток после операции может быть назначен курс адъювантной химиотерапии.
В качестве вспомогательного метода при лечении онкологических заболеваний селезенки может быть применена пересадка стволовых клеток красного костного мозга. Это помогает восстановить картину крови, в первую очередь, уровень лимфоцитов.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.
Функции и принципы работы органа
Селезенка представляет собой одиночный орган, довольно крупный, расположенный в левой верхней части брюшной полости (желудок находится сзади). Визуально напоминает железу и большой язык. Селезенка состоит из двух частей — красной и белой пульпы (мякоти), каждая из которых выполняет определенные задачи. Красная пульпа (около 80%) отвечает за фильтрацию крови, утилизирует белок и железо.
Белая пульпа (20% от общего объема) распознает патогенные микроорганизмы, обезвреживает их, защищает иммунитет от последующих заражений, восполняет запасы клеток иммунной системы и лимфоцитов.
В целом к задачам селезенки можно отнести участие в обмене железа и белка, иммунную, фильтрационную и кроветворную функции.
Таким образом, не будучи жизненно важным органом, селезенка тем не менее выполняет ряд функций, направленных на нормальную жизнедеятельность организма в целом и иммунной системы в частности.
О заболевании
Как правило, предшественниками рака печени являются хронические заболевания органа:
- Гепатиты;
- Цирроз;
- Гепатозы;
- Инвазии паразитарного характера.
Перечисленные предраковые заболевания способствуют патологическим изменениям в печени:
- Повышенный билирубин;
- Повышенный печеночный трансаминаз;
- Проявление «знаковых» симптомов, например, хроническая слабость, утомляемость, тяжесть в локализации печени, желтуха, т.д.
Людям группы риска важно периодически проходить диспансерные осмотры, сдавать соответствующие анализы, участвовать в диагностических мероприятиях с целью раннего обнаружения злокачественной опухоли.
Надо знать, что начальная стадия рака печени часто протекают бессимптомно или просто незаметны на фоне заболеваний предраковых.
Уже на 2-3 стадии обнаруживаются симптомы:
- Стремительная потеря веса;
- Тяжесть в зоне правого подреберья и болевой синдром;
- Увеличенный размер печени;
- Желтуха;
- Асцит.
Кроме этого, биохимические анализы показывают резкое нарастание печеночных ферментов и билирубина.
Общие тревожные признаки
Раннее определение рака критически важно для спасения домашнего питомца. Существуют специфичные признаки развития опухолей разных видов, но владельцам следует знать некоторые самые важные тревожные симптомы, наличие которых тут же должно вызвать обеспокоенность и вызвать подозрения на рак
Вот эти тревожные признаки:
- Наличие припухлостей на любой части тела, которые увеличиваются, особенно если опухоль горячая, покрасневшая, болезненная или поверхность изъязвлена.
- Долго незаживающие раны, которые не отзываются на местное лечение и применение антибиотиков.
- Стремительная потеря веса, отказ от еды, общее угнетение, слабость.
- Нарушения стула, неприятный запах изо рта, урчание в животе, рвота.
- Натужный кашель, наличие крови в мокроте.
- Хромота, болезненные припухлости на конечностях.
- Затрудненное дыхание, мочеиспускание или дефекация, любые кровянистые выделения.
При проявлении любого из подобных симптомов следует сразу же вызвать онколога. Рак развивается стремительно, но при раннем обращении к специалистам, шансы спасти питомца значительно возрастают.
Подготовка
Перед операцией пациент проходит комплексное обследование, направленное на выявление противопоказаний (терминальные стадии недостаточности внутренних органов, тяжелые эндокринные заболевания и пр.). Предоперационная подготовка включает следующие мероприятия:
- исследование брюшной полости с помощью рентгена и ультразвука;
- электрокардиография;
- рентген грудной клетки;
- общий анализ крови;
- биохимия крови;
- анализ мочи;
- коагулограмма;
- скрининг на инфекции (ВИЧ, сифилис, гепатит).
На консультации с анестезиологом уточняется аллергологический анамнез и подбирает оптимальные дозировки препаратов с учетом индивидуальных особенностей конкретного пациента.
Спленэктомия, как и любая операция, требует некоторых подготовительных мероприятий от пациента. Перед плановой операцией рекомендуется соблюдение бесшлаковой диеты в течение 2-3 дней. Из рациона исключают бобовые, свежие овощи и фрукты, молочную продукцию, выпечку, сладости, алкоголь. Также рекомендована специфическая подготовка у пациентов с гематологическими проблемами, направленная на уменьшение кровоточивости во время операции. Операцию проводят натощак, после воздержания от еды на протяжении 8-12 часов. За 3-4 часа до вмешательства прекращают употребление воды.
Виды хирургического доступа при резекции кишки
В настоящее время благодаря развитию новых технологий появились современные малоинвазивные способы хирургических вмешательств. В данном случае речь идет о лапароскопической резекции толстой кишки и прямой кишки, выполняемой через небольшие разрезы.
Таким образом, сегодня резекцию толстой кишки выполняют двумя способами: через лапаротомию и лапароскопически. Понятно, что операции через широкий разрез брюшной стенки более травматичны, хотя обеспечивают достаточный обзор и доступ к очагу поражения.
Лапароскопические операции значительно менее травматичны, однако требуют очень дорогого инструментария и оборудования. Кроме того, такие операции весьма специфичны и могут выполняться только обученными специалистами высокой квалификации.
Резекции правых отделов ободочной кишки начинают с пересечения заинтересованных сосудов. После выделения кишки (этап мобилизации) пораженная пется выводится через небольшой разрез передней брюшной стенки. Производится резекция и наложение анастомоза вне брюшной полости (экстракорпорально).
Резекция левых отделов включает те же этапы деваскуляризации и мобилизации. Анастомоз формируется в зависимости от анатомических условий. Если длина петли достаточна, то пораженный участок ее выводится через небольшой разрез передней брюшной стенки наружу, производится резекция и наложение анастомоза внебрюшинно. Если длина кишки не позволяет наружного ее выведения, после резекции пораженного участка внутри брюшной полости и его удаления концы кишки соединяются внутри брюшной полости (интракорпорально) с использованием циркулярного сшивающего аппарата, формирующего надежный анастомоз «конец в конец».
Накопленный опыт сегодня убедительно доказывает, что результаты лапароскопической резекции ничем не отличаются результатов резекций, выполненных открытым доступом. И даже напртив, оставляют за лапароскопической методикой несомненные преимущества:
- малотравматичность;
- низкий болевой синдром;
- раннюю активизацию, быструю реабилитацию больных;
- отсутствие осложнений, связанных с наличием лапаротомной раны (нагноение, образование послеоперационных грыж);
- низкий процент других осложнений, как в раннем, так и в отдаленном периоде.
Цены
Сколько стоит спленэктомия, можно посмотреть на нашем сайте или узнать на консультации у абдоминального хирурга. Стоимость удаления селезенки зависит от выбранной методики и обязательно обсуждается перед операцией.
Стоимость проведения спленэктомии
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Лапароскопическая спленэктомия | 320 005 руб. |
| Лапароскопическая спленэктомия при опухолях | 425 005 руб. |
| Лапароскопическая спленэктомия при травмах | 420 000 руб. |
| Первичная консультация ведущего хирурга/травматолога/ортопеда | 9 566 руб. |
| Первичный прием хирурга/травматолога/ортопеда | 6 696 руб. |
| Повторная консультация ведущего хирурга/травматолога/ортопеда | 8 131 руб. |
| Повторный прием хирурга/травматолога/ортопеда | 5 691 руб. |
| Спленэктомия | 200 004 руб. |
| Спленэктомия при опухолях | 288 001 руб. |
| Спленэктомия при травмах | 220 003 руб. |
| Консультация хирурга Натрошвили Александра Гивиевича | 3 000 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.

Западные стандарты лечения
(evidence-based medicine)
Непрерывное повышение
квалификации персонала
Регулярное взаимодействие
с ведущими российскими и зарубежными медицинскими учреждениями
Современное медицинское оборудование
и передовые методики диагностики и лечения
Единый стандарт обслуживания
Мы работаем круглосуточно
24 / 7 / 365
Методики лечения
Терапия предполагается комплексная – диета и прием лекарств, а в сложных случаях показана операция.
Консервативная терапия
Пациентам назначают стол №5 по Певзнеру. Из рациона исключают жареное, жирное, алкоголь, газированные напитки и продукты, вызывающие газообразование. Главная цель этой диеты – снизить нагрузку на билиарную систему и предотвратить резкий отток желчи. Если выраженной боли нет, можно питаться как обычно, но без вредных продуктов. Питание должно быть разнообразным и полноценным. Есть надо 4-6 раз в день маленькими порциями. Диету нужно совмещать с приемом витаминов группы В, а также Е, К, А, С.
- Желчегонные препараты.
- Антибиотики широкого спектра.
- Спазмолитики.
- Отказ от курения и активный образ жизни.
Хирургическое лечение
Операция проводится тогда, когда есть какая-то преграда, которую нужно удалить. Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
Лимфома легких — это рак?
Не всегда. Однако к лимфомам относятся преимущественно злокачественные новообразования лимфатической системы, которые формируются из-за бесконтрольного накопления патологически измененных лимфоцитов. Исключением могут быть индолентные лимфомы
Они не требуют лечения, однако наблюдать их тоже важно. Если при этом у пациента проявляется вышеописанная симптоматика (температура, лихорадка, боль в грудной клетке), то обследование и лечение таких лимфом должно проводиться обязательно
Злокачественные клетки-лимфоциты обладают формой, отличной от «правильных» клеток, и представляют собой фатальный «сбой» в работе организма. У таких клеток возникают совсем другие функции – они производят огромное количество белков и токсинов, при этом не уничтожаются клетками иммунной системы как враждебные.
Лимфомы не всегда являются первичным очагом онкологии. Патологически увеличенный узел или их группа (диссеминированная или локализованная в одном месте) часто бывает следствием метастатических процессов. Это происходит в связи с тем, что лимфатический узел выполняет функцию фильтра и накапливает в себе злокачественные клетки, отделившиеся от первично пораженного органа
В таком случае важно не только выявить лимфому, но и первичный очаг. Увеличение лимфоузлов легких может указывать на рак легких, молочной железы, средостения, желудка, то есть органов, расположенных в непосредственной близости
Уточнить диагноз относительно доброкачественного или злокачественного новообразования можно по результатам биопсии (гистологического исследования образца ткани). Также пациент сдает клинический и биохимический анализы крови.На КТ легких врачи выявляют новообразование, могут оценить его размер, распространенность увеличенных лимфоузлов, однако сделать точный вывод о разновидности опухоли без анализов не представляется возможным.
Причины новообразований селезенки
Точные причины, способствующие такому явлению, как увеличенная селезенка у собак, на данный момент не установлены.
Доброкачественные новообразования чаще всего являются результатом интенсивной деятельности селезенки или недостаточного кровенаполнения органа. Опасность незлокачественных опухолей в том, что со временем они могут перейти в рак.
Это может произойти из-за быстрого деления клеток и мутации. Однако это происходит не всегда, очень часто перерождение гиперплазии не происходит. Все зависит от внешних и генетических факторов.
Злокачественные новообразования могут быть следствием генетических отклонений, вызванных воздействием на организм радиации, химических веществ, гормонов. Клетки органа, подвергшиеся мутации, затрудняют нормальный процесс отмирания и регенерации клеток.
Это происходит из-за активации раковых генов, бездействия генов-супрессоров и изменения генов, отвечающих за апоптоз (регулируемый процесс программируемой клеточной гибели).
Что касается раковых заболеваний крови и лимфатических тканей, то их вызывают различные вирусные инфекции.
Если говорить о частоте возникновения опухолей, то у собак они являются достаточно распространенным явлением. Считается, что некоторые породы, в основном короткошерстные (питбультерьеры, лабрадоры, боксеры и прочие), имеют предрасположенность к развитию новообразований.

Большое значение имеет возраст, это касается особей обоих полов. У старых животных (после 5 лет) опухоли развиваются гораздо чаще, чем у молодых псов. Однако известны случаи, когда новообразования диагностировались даже у щенков в возрасте 4-5 месяцев.
Показания
Анализ показан в отношении пациентов, входящих в «группу риска» по развитию первичной онкологии:
- Страдающие хроническими гепатитами, циррозом и некоторыми иными болезнями, увеличивающими риск онкологии печени;
- Наличие онкологии иного вида, если есть подозрение на метастазы в органе.
- При диагностике первичной формы онкологии печени с целью контроля результативности терапии, развития заболевания, возникновения его рецидивов.
- При процедуре первичного обследования у беременных и некоторых низкодифференцированных опухолях.

Анализ экспрессии PD-L1
Материал для анализа – венозная кровь, которая берется натощак. За 30 минут до сдачи крови пациент не должен курить и испытывать высокие физические нагрузки.
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после
резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия
живота и расстройства кишечника; - боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от
невыраженной ноющей до острой жгучей; - общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного
дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах
37,1—38,0 °C; - Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни. К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается. Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.
Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Причины
Чрезмерное повышение давления в воротной вене есть не что иное, как портальная гипертензия. При ее развитии появляются следующие патологические изменения:
- Нагрузка на сосуды венозные, лимфатические увеличивается, что приводит к пропотеванию жидкой массы через сосудистые стенки в полость брюшины;
- Уровень белка в крови снижается, создается онкотическое давление, способствующее удержанию жидкой массы в сосудах;
- Объем циркулирующей крови снижается, кровоток ухудшается, это касается всех соседних органов.
Испытывая указанные сбои, организм как система вынужден работать на то, чтобы сосуды сузились, а натрий и вода задержались. Но получается, что вследствие этого жидкости скапливается еще больше.








