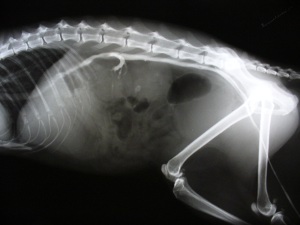
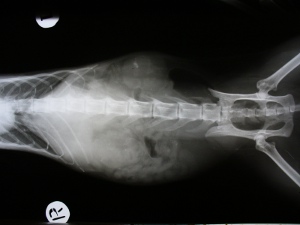
Что делать, если у кошки понижены лейкоциты в крови?
Содержание:
- Предрасполагающими и повышающими риск возникновения эритремии факторами, считаются:
- Поражение легких при коронавирусе
- Основные причины заболевания
- Лимфома легких — что это?
- Причины повышения и снижения уровня лейкоцитов
- После антибиотиков
- Влияние химиотерапии на уровень лейкоцитов
- Лимфома легких на КТ
- Диагностика лимфомы легких
- Симптом булыжной мостовой
- Лейкопения у кошек – Советы для домашних животных – 2020
- Как лечат лейкопению у кошек
- Хроническая почечная недостаточность (ХПН)
- 4 стадии лимфомы легких
- Как выявить болезнь
- Почему так важно держать уровень лейкоцитов в норме
- Можно ли заменить антибиотики?
- Текст подготовил
- Матовое стекло при коронавирусе
Предрасполагающими и повышающими риск возникновения эритремии факторами, считаются:
- Генетическая предрасположенность;
- Токсические вещества;
- Ионизирующая радиация.
Наиболее распространенной можно назвать — генетическую предрасположенность. Наблюдается у пациентов с некоторыми заболеваниями такими, как синдром Марфана (нарушения зрения, высокий рост), синдром Дауна, синдром Блума (гиперпигментация кожного покрова, низкий рост), синдром Клайнфельтера (непропорциональное развитие тела).
Кроме этого факторами развития эритремии могут стать химические вещества, которые содержатся в лакокрасочной продукции, токсические средства бытовой химии, а также стрессы, кишечные инфекции, радиация, туберкулез и хирургические операции.
Основные симптомы болезни:
- Быстрая утомляемость и общая слабость;
- Повышение температуры тела пациента;
- Плеторический синдром (боли за грудиной при любых нагрузках, покраснение глаз, гипертензия, кожный зуд, увеличение селезенки);
- Миелопролиферативный синдром (тянущие боли в костях, тяжесть в верхней части живота);
- Одышка, отеки в поздних стадиях.
В настоящее время в структуре заболеваемости все большее место и распространение занимают болезни и, так называемые, вторичные эритроцитозы (которые могут быть следствием применения ряда «допингов» спортсменами).
Данные патологии характеризуются существенным повышением уровня гемоглобина, эритроцитов, а в случае первого заболевания (Вакеза-Ослера), также тромбоцитов и лейкоцитов крови.
Не вызывавшие, поначалу, существенных проблем они текут подчас торпидно. И, лишь спустя довольно долгое время, появляется: одышка, возможны тромботические осложнения (в том числе – тромбоэмболия), нарастает «амортизация» сердечно-сосудистой системы, что, в конечном счете, приводит к появлению сердечной недостаточности (отеки, одышка и т.д.), повышается артериальное давление.
Популярные у населения препараты аспирина оказываются в большинстве случаев неэффективными. Нужно отметить, что наивысший пик проблем выпадает на жаркое время года.
Для существенной коррекции показателей крови при данных патологиях используются: эритроцитоферез, в более «легких» случаях – эксфузия крови. При эритроцитоферезе проводится сепарация компонентов крови (как при плазмаферезе), но элиминируется эритроцитная масса.
Сеансы обычно переносятся пациентами довольно легко (1,5-2 часа, после чего можно вести «обычный» образ жизни. Обычно проводится 2 – максимум 3 процедуры с частотой в 3-4-5 дней.
Записаться на процедуры эритроцитофереза в наш медицинский центр вы можете по телефону: 268-96-05
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
- КТ-0 —очаги воспаления и инфильтраты не выявлены, легкие «чистые»;
- КТ-1 —поражение легких до 25%;
- КТ-2 —поражение легких 25-50%;
- КТ-3 —поражение легких 50-75%;
- КТ-4 —поражение легких > 75%.
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Основные причины заболевания
Как говорилось выше, пониженные лейкоциты у кошек влияют на общее падение иммунитета. Чтобы обеспечить успешное лечение, нужно сначала выяснить, что же является причиной этого.
В первую очередь это, как ни удивительно, стресс. Если кошка многие месяцы и годы живет в состоянии стресса, это приводит к разнообразным негативным последствиям. В их число входит нарушение работы костного мозга и, как следствие, снижение количества вырабатываемых лейкоцитов.
Ещё одна возможная причина – определенные лекарства. Например, некоторые препараты, используемые для лечения артрита, оказывают подавляющее действие на лейкоциты, снижая их количество в крови. Но проблема в большинстве случаев решается довольно легко – достаточно прекратить прием лекарств или перейти на другой, более безопасный, аналог.
Любое воспаление приводит к тому, что лейкоциты и особенно палочкоядерные нейтрофилы в крови резко падают. Следовательно, нужно бороться с самим воспалением, чтобы решить проблему в корне.

shutterstock
Но есть и конкретные заболевания, из-за которых лейкоциты в крови понижены:
- Ряд бактериальных инфекций, начиная от обычного абсцесса и заканчивая сепсисом.
- Панкреатит – при воспалении поджелудочной железы постепенно приводит к лейкопении.
- Заболевания костного мозга – наиболее опасный вариант, чаще всего оканчивающийся гибелью кошки.
Лимфома легких — что это?
Лимфатическая система легких напоминает ветвистое дерево — ее сосуды пронизывают грудную клетку по всей длине и отвечают за лимфоток. Здесь расположено 13 разновидностей лимфотических узлов, классифицируемых по 5 группам:
1.Надключичные лимфатические узлы;
2.Верхние медиальные лимфатические узлы (паратрахеальные, преваскулярные, превертебральные);
3.Аортальные лимфатические узлы;
4.Нижние медиастинальные лимфатические узлы;
5.Корневые, долевые, (суб)сегментарные лимфатические узлы.
В узлах фильтруется лимфа и происходит созревание лимфоцитов. Лимфомы возникают в лимфатических узлах.
Пораженные лимфатические узлы зачастую не видны и не пальпируются. Патологические изменения — увеличенные лимфоузлы, уплотнение ткани — хорошо видны на мультисрезовом КТ-сканировании в высоком разрешении или на МРТ. Для определения специфики новообразования (нормальный или злокачественный процесс) лечащий врач может направить пациента на гистологическое исследование. В одних ситуациях увеличение узлов является относительной нормой (после перенесенных инфекционно-воспалительных заболеваний, травм, аллергических реакций), в других указывает на онкологический процесс. В последнем случае речь может идти о лимфоме.
Поскольку лимфатическая система представляет собой обширную сеть сосудов, капилляров и полостей, то злокачественные клетки могут распространиться по всему телу, образовав множественные диссеминированные метастазы.

Причины повышения и снижения уровня лейкоцитов
Превышающий норму уровень лейкоцитов в крови чаще всего свидетельствует о наличии воспалительного процесса. Это может быть как легкая простуда или попадание в организм аллергенов, так и серьезное заболевание, вызванное бактериями, вирусами, грибками. После лечения заболевания уровень лейкоцитов нормализуется, так как повышенная численность «борцов с чужеродными элементами» уже не требуется.

Причиной появления лейкоцитов в моче может стать:
- цистит (воспаление мочевого пузыря),
- уретрит (воспаление мочеиспускательного канала),
- нефрит или гломерулонефрит (воспалительные заболевания почек).
Определиться с диагнозом помогает вид лейкоцитов и консистенция осадка мочи.
Снижение количества лейкоцитов в крови кошки может быть вызвано теми же причинами, что и повышение, но такое явление более опасно, если сохраняется длительное время. Дефицит белых кровяных телец может возникнуть из-за их гибели в очагах воспаления. Тяжело протекающие или хронические заболевания дают долговременную картину низкого уровня лейкоцитов, то есть организм не справляется с их выработкой.
В случаях, если уровень белых кровяных телец намного ниже нормы, кошке ставится диагноз: лейкопения. Самыми частыми причинами ее развития считаются:
- сепсис;
- злокачественные новообразования;
- бактериальные инфекции;
- пневмония (воспаление легких);
- инфекционный перитонит;
- заболевания костного мозга;
- панкреатит;
- гепатиты (воспалительные заболевания печени);
- отравления;
- травма;
- сильная аллергия;
- длительный прием некоторых лекарств (например, кортикостероидов), побочным эффектом которых служит снижение выработки лейкоцитов.
- хроническое заболевание любой этиологии у пожилых животных.

Важно! Наиболее опасными причинами развития лейкопении у кошек считается вирус иммунодефицита (FIV), инфекционный перитонит (FIP) и кошачья чумка (парвовирусный энтерит, или панлейкопения кошек). Их возбудители проникают внутрь лейкоцитов и уничтожают эти защитные клетки
Смертность в результате таких заболеваний превышает 90%.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты — пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
 Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Влияние химиотерапии на уровень лейкоцитов
Белые кровяные клетки сами по себе имеют непродолжительный срок жизни – около двух недель, а посему особенно малоустойчивы к влиянию противоопухолевой терапии. Они делятся на фракции: лимфоциты, моноциты, базофилы, эозинофилы и нейтрофилы, которые являются самыми чувствительными к препаратам химиотерапии. Резкое снижение лейкоцитов в крови называется лейкопенией. Она может развиться на 5–8-й дни после проведения курса химиотерапии. Снижение количества лейкоцитов обусловлено токсическим влиянием противоопухолевых препаратов на костный мозг, вследствие чего снижается его эффективность по выработке новых кровяных клеток. Вероятность развития лейкопении зависит от возраста и количества проведенных курсов химиотерапии.
Лимфома легких на КТ
Признаки лимфомы легких особенно выражены на четвертой стадии заболевания, когда болезнь поражает дыхательный орган. На КТ при этом будут видны увеличенные лимфоузлы, формирующие цепочки, конгломераты. При этом у пациента может также наблюдаться отек легких. Однако высокая разрешающая способность КТ позволяет выявить лимфому на ранней, первой стадии.
На КТ лимфомы, как и любые уплотнения, визуализируются сравнительно более светлым цветом. В норме воздушная легочная паренхима практически однородного темного цвета. Иногда таких уплотнений несколько и они диссеминированны. Контуры лимфомы четкие и ровные. Вокруг патологических очагов обнаруживаются участки «матового стекла».
Диагностика лимфомы легких
Обычно медицинские специалисты отдают предпочтение МРТ, поскольку отсутствует лучевая нагрузка однако в случае с обследованием воздушной ткани легочной паренхимы, которая в норме практически не содержит жидкость, наиболее подробные результаты обследования и детализированное изображение можно получить с помощью КТ легких. Если лимфома выявлена на МРТ, и у врача есть подозрение, что раковые клетки мигрировали в костную ткань, то пациенту будет рекомендовано дополнительное обследование костей. В ходе компьютерной томографии исследуют ткани разной морфологии, попадающие в зону интереса: кости, внутренние органы, сосуды. Для диагностики последних необходимо дополнительное контрастирование.
Симптом булыжной мостовой

Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Лейкопения у кошек – Советы для домашних животных – 2020

Лейкопения – это состояние, которое отрицательно влияет на количество белых кровяных клеток кошки.
Когда уровни падают слишком низко, это ставит кошек более подверженному риску развития проблем со здоровьем, и это ставит их под угрозу заразиться всякими неприятными ошибками и инфекциями благодаря тому, что их иммунная система скомпрометирована.
Кошки, которые развивают лейкопению, должны видеть ветеринар раньше, чем позже, чтобы их состояние можно было диагностировать и лечить, чтобы предотвратить ухудшение состояния.
Причины
Существует много причин, по которым количество лейкоцитов у кошки может быть слишком низким.
Клетки лейкоцитов также называют лейкоцитами, и их функция заключается в борьбе с бактериями, которые они делают, высвобождая как нейтрофилы, так и эозинофилы в кровоток, когда эти микроорганизмы входят в систему кошки.
Однако другие причины, по которым у кошки может быть слишком мало белых кровяных клеток в их кровотоке, могут включать их, страдающих от следующих состояний:
- Вирусные инфекции, которые включают такие нарушения, как вирус иммунодефицита кошек (FIV) и инфекционный перитонит кошек (FIP)
- Вирусы держатся в белых кровяных клетках кошки, и как только они там, им удается тиражироваться с угрожающей скоростью, что, в свою очередь, отрицательно влияет на уровень WBC в потоке крови кошки. Другие причины, по которым кошка может иметь низкий уровень лейкоцитов, могут включать в себя, поскольку они страдают от следующих состояний:
- Бактериальные инфекции, а именно респираторные заболевания, сепсис или абсцессы
- Болезни костного мозга
- панлейкопении
- панкреатит
- Реакция на лекарственные препараты и некоторые лекарственные средства, особенно препараты, назначаемые для лечения артрита
- стресс
Симптомы, связанные с состоянием
Когда количество лейкоцитов в кошке падает слишком низко, симптомы, связанные с состоянием, зависят от основной причины. Однако большинство кошек показывают следующие признаки того, что с ними что-то не так:
- лихорадка
- Увеличение лимфатических узлов
- Потеря аппетита
- Усталость / летаргия
- Распухшие десны
- Выгрузка из носа и глаз
- рвота
- Диарея, часто содержащая кровь
- Потеря волос
- Изменение характера
- Затрудненное дыхание
- Опухший живот
- Повышенная потребность в мочеиспускании
- Желтуха
- Боль в мышцах и суставах
Ищете бесплатный совет для домашних животных? Нажмите здесь, чтобы присоединиться к любимому домашнему сообществу UKs – PetForums.co.uk
Диагностика проблемы
Ветеру в идеале нужно было бы иметь полную историю болезни кошки и знать, как начало каких-либо симптомов впервые появилось. Чем больше информации, тем лучше ветеринар. Типичные тесты, которые ветеринар обычно рекомендует проводить, которые помогут подтвердить диагноз, могут включать следующее:
- Полный анализ крови
- Полный химический профиль крови
- Анализ мочи
Варианты лечения
Такое лечение, которое ветеринар рекомендовал бы для кошек, страдающих лейкопенией, будет зависеть от основной причины проблемы. Если его найти, кошка страдает от вирусной инфекции, к сожалению, нет доступных методов лечения.
Тем не менее, поддерживающая помощь важна, и ветеринары могут лечить вторичные инфекции, которые могут вспыхнуть.
Плохая новость заключается в том, что, когда кошек диагностируют как страдающие от FIB, прогноз плохой, большинство из них слишком быстро поддаются их симптомам.
Если проблема диагностируется как бактериальная инфекция, кошку можно лечить с помощью курса антибиотиков, но для завершения курса необходимо, чтобы курс был эффективным.
Если причина низкого количества белых кровяных клеток у кошки обусловлена расстройством костного мозга, снова нет доступных методов лечения, и поскольку такая поддерживающая помощь важна, хотя, если состояние кошки считается серьезным, их нужно будет госпитализировать, чтобы они можно получить жизненно важные переливания крови и плазмы в целях стабилизации их состояния.
Прогноз
Прогноз для кошек, когда они страдают от лейкопении, зависит от основной причины и того, насколько хорошо они реагируют на любое лечение, которое им дано.
С учетом сказанного, если ветеринар может успешно лечить основную причину, прогноз может быть хорошим.
Если, однако, ветеринар может относиться только к вторичным проблемам со здоровьем, а не к основной причине печально, то прогноз для кошек, страдающих лейкопенией, обычно охраняется.
Как лечат лейкопению у кошек
Повышенный уровень лейкоцитов в крови кошек отдельного лечения не требует, этот показатель нормализуется после лечения заболевания, вызвавшего его нарушение. Когда уничтожена инфекция или другой провокатор воспаления, большая численность «борцов с чужеродными элементами» уже не требуется.
В случае пониженного количества белых кровяных телец лечение будет намного более сложным и длительным. Потребуется не только устранить причину развития патологии, но и провести мероприятия по восстановлению нормального уровня лейкоцитов. Поэтому лечение лейкопении обычно носит комплексный характер.

Терапия основного заболевания
В зависимости от вида обнаруженного при обследовании кошки заболевания, животному могут быть назначены:
- При бактериальной инфекции ― антибиотики группы пенициллинов, тетрациклинов или цефалоспоринов (чаще всего применяют Амоксицилин или Кламоксил);
- При вирусных болезнях ― препараты Неотим, Неоферон, Камедон, Анандин, Фоспренил, Достим;
- Для нейтрализации токсинов анаэробных микробов ― гипериммунные сыворотки Витафел, Глобулин;
- При панкреатите ― обезболивающие средства и антиферментные препараты Апротинин, Синулокс, Цефазолин;
- Для устранения рвотного рефлекса ― Веракол или Церукал.
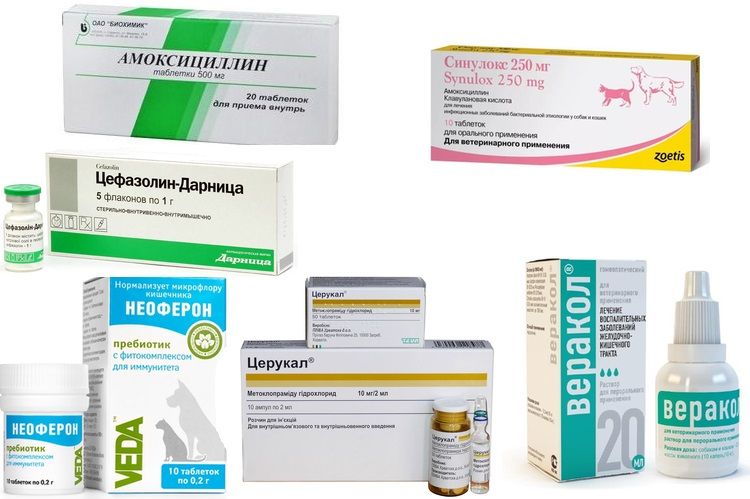
Восстанавливающая терапия
Чтобы помочь организму кошки восстановить нормальный уровень белых кровяных телец и усилить защитные способности организма, ей обычно прописывают курс лечения препаратами, стимулирующими производство иммунных клеток и повышающими резистентность иммунной системы. Первые называются иммуностимуляторами, вторые ― иммуномодуляторами. При лейкопении применяют Гамапрен, Гамавит, Ветозал, Иммуновет, Сальмозан, Глобфел, Кинорон.
В случае сильного обезвоживании (из-за длительного поноса или рвоты) кошке вводят изотонические растворы, восполняя таким образом количество жидкости в организме. Питательные вещества (глюкозу) животное получает также посредством внутривенного введения. На обычное питание кошку переводят после полного купирования приступов рвоты и восстановления работы желудочно-кишечного тракта. В течение нескольких дней пища для кошки должна быть легкоперевариваемой, и давать ее животному следует часто, но небольшими порциями.
- Лейкемия у кошек и котов: лечение, симптомы
- Огуречный цепень (дипилидиоз) у кошек: лечение, симптомы
- Почему кошка лысеет
Хроническая почечная недостаточность (ХПН)
В опыте нашего ветеринарного центра подтверждаются данные приведенные Di Bartola. Среди наших пациентов также преобладали животные старше 7 лет, самцы и самки встречались с одинаковой периодичностью.

В ветеринарных клиниках кошек с ХПН среди всех пациентов от 10 до 30% . В нашей клинике кошек с ХПН на терапевтическом отделении порядка 28-30% от общего количества пациентов.
Этиология
ХПН развивается там, где есть давние, необратимые повреждения почек, вследствие чего они теряют свою экскреторную (выведение продуктов обмена), регулирующую (поддержка объема и состава жидкости в организме) и эндокринную функции (выработка гормонов ренина, эритропоэтина и др.).
Причинами ХПН являются первичные или вторичные ренальные процессы, которые, как правило, продолжаются длительное время и приводят к конечной стадии – сморщенной почке. Такие как:
- поликистоз почек (наследственное заболевание, в основном у персидских и экзотических кошек),
- воспалительные заболевания почек (пиелонефрит, гломерулонефрит),
- болезни обмена веществ (сахарный диабет кошек и собак, амилоидоз),
- мочекаменная болезнь,
- врожденное недоразвитие почек (гипоплазия)
- опухоли почки — например, лимфома,
- другие причины — например, повреждение почек токсинами.
На фото: Поликистоз почек, болезни почек у кошек. Исследование контрастным веществом Омнипак 300.
Однако, в большинстве случаев, точная причина заболевания кошек неизвестна.
Патогенез
В патогенезе ХПН, независимо от почечной патологии, снижение почечных функций происходит за счет 3-х основных механизмов:
- уменьшения количества функционирующих нефронов,
- значительного снижения скорости фильтрации в каждом отдельном случае без уменьшения числа нефронов,
- сочетания первого и второго механизмов.
Следствием действия каждого из этих факторов будет снижение скорости клубочковой фильтрации — скорость, с которой происходит фильтрация веществ из крови через клубочки нефронов. Уменьшение числа функционирующих нефронов постепенно приводит к существенному изменению биохимических показателей крови и тяжелым обменным нарушениям.
Отмечается развитие уремии с накоплением потенциальных токсинов и продуктов метаболизма белков: мочевины (более 10 ммольл ), креатинина (более179 ммольл ), мочевой кислоты.
По современным представлениям синдром уремической интоксикации обусловлен не задержкой азотистых шлаков, а главным образом накоплением в крови средних молекул — белковых веществ, имеющих молекулярную массу от 300 до 500 дальтон, образующихся в результате нарушения гомеостатической функции почек .
Повышение в крови продуктов азотистого метаболизма — осмотически активных веществ — увеличивает осмотическую нагрузку на оставшиеся нефроны. Эти вещества, профильтровавшись в клубочках, в меньшей мере, чем в норме, реабсорбируются в канальцах. Нереабсорбировавшаяся часть их выделяется с мочой вместе с соответствующим количеством воды. Это называется осмотическим диурезом. За счет осмотического диуреза общее выделение почками воды не только сохраняется нормальным, но даже может быть увеличенным (полиурия), несмотря на значительное снижение клубочковой фильтрации. Плотность мочи при этом снижается и становится стабильной на уровне 1,008—1,015, что соответствует плотности крови и указывает на снижение концентрационной способности почек.
Полиурия приводит к потере организмом воды (дегидратация). При дегидратации снижается почечный кровоток, ухудшается клубочковая фильтрация и усугубляется ХПН. При ХПН нарушается метаболизм кальция и фосфора. По мере прогрессирования ХПН падают выделение кальция с мочой и его всасывание в кишечнике, содержание фосфатов в крови повышается. Указанные нарушения сопровождаются изменениями в костной ткани — остеодистрофией. Нарушения обмена электролитов приводят к изменениям в нейромышечной системе, сопровождающимся адинамией, параличами и другими нарушениями. ХПН сопровождается изменениями во всех видах обмена веществ. На ранних стадиях нарушается энергетический обмен -расходование энергии превышает возможности энергообразования.
4 стадии лимфомы легких
Стадии течения заболевания определяют по распространенности лимфом и объему пораженной ткани:
- 1 стадия: в патологический процесс вовлечен 1 лимфоузел или 1 группа лимфатических узлов;
- 2 стадия: в патологический процесс вовлечены 2 и более групп узлов, расположенных по одну сторону от диафрагмы;
- 3 стадия: поражены лимфоузлы с обеих сторон, в патологический процесс вовлечено несколько групп.
- 4 стадия: помимо тканей лимфатической системы болезнь поражает внутренние органы (легкие, сердце и др.)
При этом симптомы лимфомы могут быть выраженными уже на первой стадии, а могут не ощущаться пациентом практически до четвертой.
Как выявить болезнь
Выявить низкий уровень лейкоцитов в крови у кота можно только по результатам клинических анализов. А любую болезнь желательно выявить как можно раньше – зачастую именно от этого зависит успех лечения
Поэтому очень важно знать, по каким признакам можно выявить снижение лейкоцитов. Перечислим основные симптомы:
- Животное часто болеет простудными заболеваниями. В наиболее запущенных случаях кот может подхватить даже пневмонию и хронический бронхит.
- Расстройство пищеварения, не прекращающееся неделю и больше даже при смене корма.
- Воспаление десен – кошка отказывается от еды, так как ей больно есть.
- Ухудшение состояния шерсти и кожного покрова.
В наиболее запущенных случаях может появиться конъюнктивит, кровавая рвота. Но такое происходит сравнительно редко.
Так что, если вы заметили у своего питомца такие признаки, следует как можно скорее навестить ветеринара и получить направление на общий анализ крови. Полученные по формуле показатели позволят более точно определить состояние и, соответственно, поставить более точный диагноз.

shutterstock
Почему так важно держать уровень лейкоцитов в норме
У лейкоцитов есть общая основная функция – обеспечение стабильной работы иммунной защиты организма. Отдельно стоит рассказать про каждую фракцию, ведь у каждой из них своя задача:
- нейтрофилы борются с чужеродными бактериями и микроскопическими грибками;
- базофилы способствуют запуску иммунной реакции на проникновение чужеродных агентов;
- эозинофилы борются с инфекциями, вызывающимися паразитами, которые проникли в организм человека;
- моноциты разрушают и участвуют в выведении патогенных микроорганизмов, а также отмерших клеток организма;
- лимфоциты обеспечивают иммунный ответ при проникновении в организм вируса. Они – основа иммунной системы.
Снижение уровня лейкоцитов влечет за собой неприятные последствия, такие как:
- обострение хронических болезней, в частности – инфекций дыхательных путей;
- увеличение миндалин и селезенки;
- кровоточивость десен и язвы на слизистых рта;
- грибковые поражения;
- кожные инфекции;
- нарушение работы органов ЖКТ.
При критическом снижении уровня лейкоцитов организм перестает сопротивляться каким-либо инфекциям, а посему даже простая простуда может стать для больного фатальной.

Можно ли заменить антибиотики?
 Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Во-первых, нет точных клинических исследований, которые бы подтверждали эффективность этих препаратов. И в погоне за мнимой выгодой, «зачем травить ребенка антибиотиками» можно только нанести вред здоровью малыша. Замена антибиотиков слишком заботливыми родителями в большинстве случаев запускает механизм осложнений, заболевание легко перетекает в сложные формы.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
В-третьих, назначение антибиотиков – целая наука, и если организм ребенка способен справиться самостоятельно без назначения сильнодействующих препаратов, антибиотики не назначаются.
Родители должны понимать, что организм ребенка сложный механизм, в котором все связано и для понимания его работы и соответственно лечения необходимо иметь медицинское образование. Стоит помнить, что на кону стоит здоровье ребенка, и замена препаратов, или несоблюдение рекомендаций может «аукнуться» серьезными проблемами, пусть даже не сразу!
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком. Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Записаться на прием к специалистам
педиатрического отделения КБ № 122
можно по телефону: +7(812) 558-99-76
Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.

«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.